Este año, la temporada de alergias está siendo más intensa y prolongada que en otras temporadas. Por ello, sus consecuencias se están sintiendo de forma más intensa, sobre todo en aquellos que sufren apnea obstructiva del sueño. La neumóloga y miembro de la junta directiva de la Sociedad Española de Sueño (SES), María Fernanda Troncoso, señaló que los síntomas alérgicos no solo afectan a la calidad de vida durante el día, sino que también sobre el descanso nocturno de estas personas.
“Los síntomas de alergia como la rinitis o la congestión nasal, el picor de ojos y de garganta, los estornudos, la tos o la se sensación de dolor torácico con pitos y falta de aire pueden predominar por la noche, dificultando la respiración y alterando el sueño. La congestión nasal, por ejemplo, puede provocar que cueste conciliar el sueño más de lo habitual; y la tos suele provocar despertares abruptos y fraccionar el sueño, por lo que muchas veces en esta época del año es más fácil experimentar fatiga, cansancio y sensación de somnolencia durante el día”, argumentó.
Además, tal y como destacó Troncoso, muchos fármacos antialérgicos orales, efectivos para aliviar síntomas como la congestión nasal, los estornudos y el picor de ojos, tienen el inconveniente de provocar somnolencia. “Los antialérgicos de segunda generación menos, pero incluso con ellos hay personas que notan la somnolencia, por lo que hay que tener cuidado sobre todo al realizar actividades de riesgo o conducir”, indicó explicando que si los síntomas de alergia predominan por la noche, es recomendable tomar el fármaco antes de acostarse, “ya que así el sueño será de mejor calidad y, si se produce somnolencia, estaremos durmiendo”.
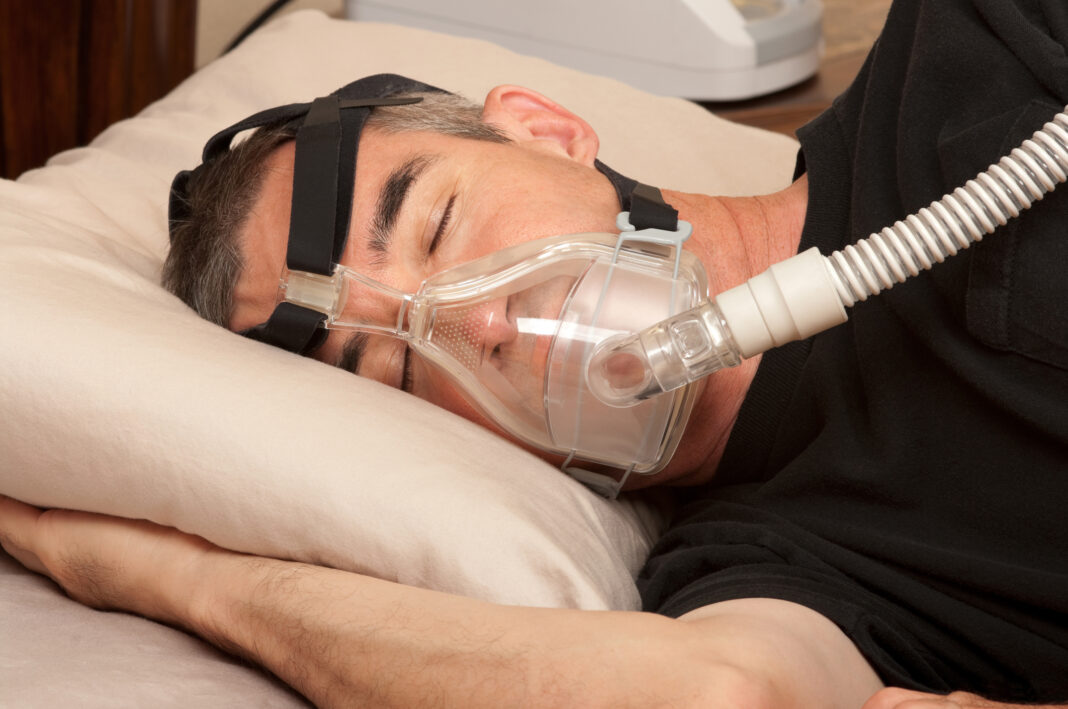
Los pacientes con apnea obstructiva del sueño (AOS) son particularmente vulnerables a estos efectos adversos. La CPAP (presión positiva continua en las vías respiratorias) es un tratamiento común para la AOS que mantiene abiertas las vías respiratorias durante el sueño mediante una máscara conectada a una máquina, tal y como destacó SES en un comunicado. Sin embargo, la congestión nasal y la tos, especialmente si el asma no está controlado, pueden impedir el uso de la CPAP, exacerbando la afección. “La CPAP es efectiva solo si se usa. Las noches en que no se usa la mascarilla, las apneas recurrentes y la falta de oxígeno están presentes, fraccionando el sueño y haciendo que reaparezcan los síntomas de cansancio y somnolencia durante el día”, señala Troncoso.
Los grandes damnificados son los pacientes con apnea
La neumóloga apuntó que los pacientes con apnea obstructiva del sueño que tienen pautado un tratamiento con CPAP son los más damnificados por las alergias, ya que la congestión nasal o la tos por un asma no controlado pueden impedir el uso de la mascarilla y empeorar esta afección. “La CPAP es efectiva solo si se usa. Las noches en que no se usa la mascarilla, las apneas recurrentes y la falta de oxígeno están presentes, por lo que se fracciona el sueño y vuelven a aparecer los síntomas de cansancio y somnolencia durante el día”.
En ese sentido, Troncoso recomendó a los pacientes usuarios de CPAP que sufran alergia realizarse por la noche, antes de colocarse la CPAP, lavados nasales con solución salina. De no ser suficiente, sería necesaria la valoración por un otorrino o alergólogo, según el caso, para estudiar la posibilidad de prescribir corticoides intranasales, según recalcó SES.
Para mejorar en la medida de lo posible el descanso de las personas con alergia, Troncoso consideró importante identificar el patrón de los síntomas y la época de aparición, para de esa forma estar preparados para prevenir crisis importantes y tratar los síntomas a tiempo. “Registrar los alérgenos, los lugares, las habitaciones o las temporadas que empeoren los síntomas sería un consejo ideal para estar preparados y controlar los síntomas a tiempo, así como también conocer los niveles de polen en la ciudad en que se vive”, aconsejó la neumóloga.
El papel de los antihistamínicos
Ante el repunte que se está dando este año, el Centro de Información del Medicamento (CIM) del Muy Ilustre Colegio Oficial de Farmacéuticos de Valencia (MICOF) indicó que los efectos de los antihistamínicos empleados para tratar los síntomas de la alergia producen somnolencia porque penetran en el Sistema Nervioso Central (SNC), donde bloquean la acción de la histamina, cuya función principal es mantenernos despiertos y activos, tal y como respondieron a preguntas de El Global.
Así, desde un punto de vista clínico, los antihistamínicos se clasifican en dos grandes grupos. En primer lugar, los antihistamínicos clásicos (de primera generación) y, en segundo, los antihistamínicos no sedantes (de segunda generación). Los antihistamínicos clásicos penetran bien en el SNC y son poco selectivos en sus acciones, lo que produce más sedación y somnolencia. Su uso se ha relacionado con problemas de rendimiento escolar y laboral y se han identificado como causa indirecta de accidentes domésticos y de tráfico, incidieron desde MICOF.
Por otro lado, los antihistamínicos no sedantes son mucho más selectivos y su distribución a nivel del SNC es notablemente inferior. También presentan menos interacciones medicamentosas y permiten su administración cada 24 horas, mejorando así el cumplimiento del tratamiento. Estos son la primera elección para tratar rinoconjuntivitis alérgicas y urticarias tanto agudas como crónicas. Si bien, no son útiles para tratar ni prevenir náuseas o mareos por movimiento.
Recomendaciones para pacientes con apnea obstructiva del sueño
La apnea obstructiva del sueño es un trastorno respiratorio frecuente que provoca interrupciones respiratorias (apneas) durante el sueño, que pueden durar desde segundos hasta dos minutos. Además de perturbar el sueño, disminuyen el oxígeno en sangre y aumentan la concentración de dióxido de carbono, tal y como destacó CIM.
Aunque en ocasiones puede ser necesaria la cirugía, el pronóstico es excelente cuando se ponen en práctica estas seis recomendaciones: cuidar la higiene del sueño, dormir el número suficiente de horas, mantener horarios regulares y evitar siestas largas; dormir de lado, el decúbito lateral es la mejor postura para asegurar que las vías respiratorias se mantienen libres (a veces, las prótesis bucales pueden ayudar a evitar que la lengua caiga hacia atrás obstruyendo la garganta); mantener un índice de masa corporal (IMC) saludable, el sobrepeso y la obesidad son factores de riesgo para la aparición de apneas; evitar el tabaco, tanto como fumador activo como pasivo; evitar el consumo de bebidas alcohólicas, especialmente por las noches; y, por último, practicar ejercicio físico de manera regular, además de contribuir a mantener un IMC saludable, puede ayudar a controlar la respiración.
Así, las principales recomendaciones de MICOF se centran en las dos o tres horas previas a acostarse, evitar comer o beber grandes cantidades de líquido, así como realizar ejercicio físico, ya que su efecto excitante podría dificultar la conciliación del sueño.
Por último, algunos de los pacientes que sufren apneas obstructivas del sueño utilizan máscaras CPAP durante la noche. Para que la CPAP funcione correctamente, debe estar bien colocada, según también insistieron. En ocasiones, los pacientes alérgicos pueden experimentar mayores dificultades debido a la congestión nasal. Combinar el tratamiento farmacológico con lavados nasales y baños con vaho antes de colocar la CPAP puede mejorar la calidad del sueño de estos pacientes durante los episodios de alergia, concluyó CIM.